di Valentina Giulia Milani – foto di Sven Torfinn / Panos
L’esodo fuga di medici e infermieri mette in ginocchio la sanità pubblica in Africa. Ma c’è chi tenta di contrastare il preoccupante fenomeno. Ogni anno le facoltà di medicina e le scuole di infermieristica sfornano migliaia di nuovi professionisti. E importanti ong, anche italiane, puntano su una seria formazione di personale locale. Molti i Paesi subsahariani, però, che devono fare i conti con una “emorragia” che inchioda il sistema sanitario a un perenne stato di precarietà.
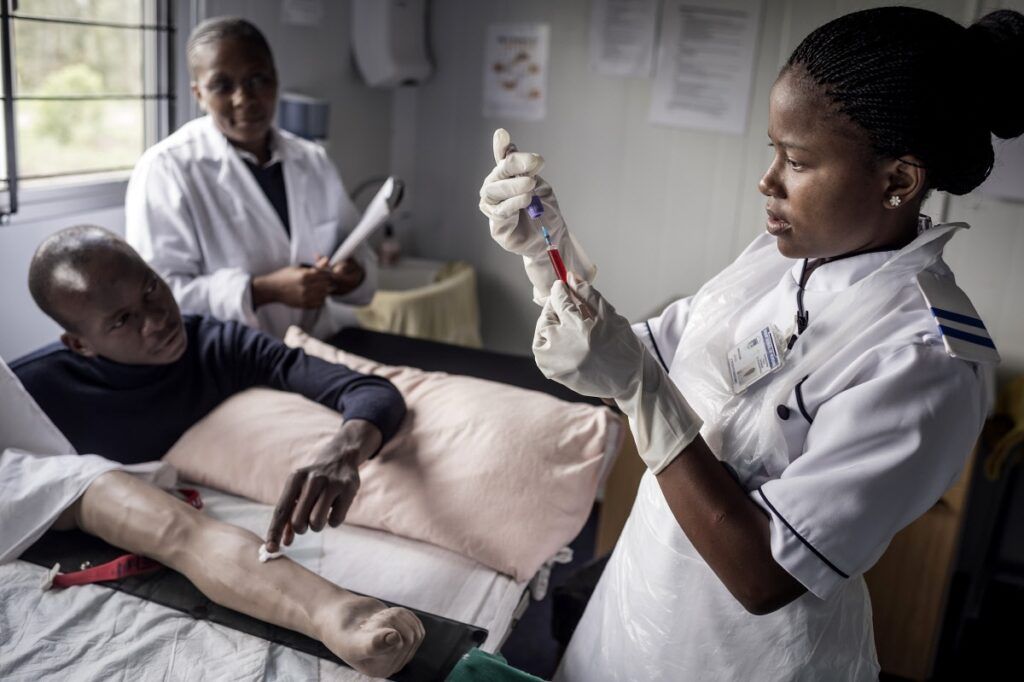
Le aspiranti infermiere sono intente a leggere la cartella clinica di un paziente. Prendono appunti, si confrontano sui sintomi, si comportano come se il manichino che hanno davanti fosse davvero un malato. Sono le studentesse della Lusaka School of Nursing, la principale scuola zambiana per operatrici e operatori sanitari. Scene simili avvengono quotidianamente alla Roma School of Nursing, in Lesotho, al dipartimento di infermieristica e ostetricia della Mzuzu University del Malawi e in altri istituti di formazione infermieristica del Consorzio delle Nuove Scuole di Medicina dell’Africa Subsahariana (Consams), nato nel 2011 nell’Africa australe.
Sono istituti di livello universitario che – sganciatisi dai modelli delle ex potenze coloniali – hanno elaborato programmi di studio per rispondere alle esigenze sanitarie del territorio. Gli allievi devono per esempio affrontare esami di salute comunitaria e rurale. Durante il tirocinio, gli studenti namibiani trascorrono alcuni mesi a fornire assistenza agli abitanti di villaggi isolati, esperienza da cui traggono una migliore comprensione delle esigenze sanitarie della popolazione e delle competenze necessarie per lavorare nei contesti più remoti. L’Africa sforna ogni anno decine di migliaia di medici, infermieri e tecnici di salute, a conclusione di percorsi formativi non di rado all’avanguardia. Il continente deve tuttavia fare i conti con l’emorragia di professionisti che costringe i sistemi sanitari africani in un perenne stato di precarietà.
Prima causa: lo stipendio (basso)
«È un vero e proprio esodo». Così, in videochiamata dall’appartamentino che condivide con altri inquilini a Glasgow, Kunle Ibisola, trentatreenne medico nigeriano, definisce la fuga dal continente di medici e infermieri. Si è trasferito nel Regno Unito da pochi mesi. In Nigeria, a Ibadan, ha lasciato moglie – anche lei medico – e figli. «È una situazione temporanea», si affretta a precisare, quasi a voler confermare il piano della famiglia: riunirsi presto nella città scozzese. Laureatosi in chirurgia al Lagos University College of Medicine, Ibisola è partito per ragioni economiche. «In Nigeria mi pagavano 300.000 naire (circa 655 euro), qui 3.000 sterline (quasi 3.500 euro) e riesco a mantenerci la famiglia», spiega. Secondo il General Medical Council, lavorano in Gran Bretagna oltre diecimila medici formati in Nigeria. Una migrazione che ha esacerbato la crisi della sanità del Paese più popoloso d’Africa, dove il rapporto medico-paziente è pari a 1:5.000 quando l’Organizzazione mondiale della sanità (Oms) raccomanda il rapporto 1:600. Situazione comune ad altri Paesi africani, che in certi casi devono fare i conti con dati anche peggiori.
Così, paradossalmente, i Paesi con il più basso fabbisogno relativo hanno il maggior numero di operatori sanitari, mentre quelli con il maggior carico di patologie devono convivere con un elevato deficit di forza lavoro sanitaria. A spingere tanti professionisti a lasciare le proprie case e famiglie sono le condizioni di vita e di lavoro precarie. «Siamo sottopagati e molti lavorano in zone non sicure», racconta il dottor Ibisola spiegando sconfortato che di fatto «non riusciamo nemmeno a svolgere il nostro mestiere in Africa, perché spesso nei centri di cura mancano persino le attrezzature».
Il nodo della formazione
Un altro limite risiede nella formazione. «Mancano i corsi di specializzazione. Questo porta chi non vuole fermarsi alla medicina generale a emigrare per completare gli studi», ci dice Sabrina Atturo, capoprogetto in Ciad per la Fondazione Magis. Molti governi africani non investono nella ricerca e nella formazione. «I docenti universitari sono pagati poco. Sono quindi frequenti gli scioperi, con non poche ripercussioni sui percorsi di studio dei futuri professionisti», aggiunge Sabrina, che mette in luce un’altra lacuna: «Nelle periferie e nei contesti rurali, perlomeno in Ciad, esistono unicamente Centri di sanità e non ospedali».

La Amref International University, con sede a Nairobi, è tra le istituzioni di formazione sanitaria all’avanguardia nel continente. Gestita da Amref, la più grande organizzazione sanitaria africana senza fini di lucro, sforna da 40 anni professionisti di alto livello, destinati a centri di salute e presidi sanitari ovunque nel continente. «Formiamo centinaia di operatori sanitari all’anno, non solo medici ma anche responsabili di salute comunitaria, infermieri, psicoterapeuti», spiega Jarim Omogi, capo del dipartimento Salute dell’ateneo. «Sfruttando le opportunità della tecnologia abbiamo ideato specifici programmi di telemedicina e di apprendimento virtuale che oggi ci permettono di svolgere attività di formazione, assistenza, consultazione e aggiornamento professionale in ogni parte del continente, senza dover allontanarsi dal proprio presidio sanitario».
Malgrado gli esempi virtuosi, l’esodo verso il nord del mondo non si arresta. In alcuni Paesi è un’emergenza sociale. Negli ultimi tre anni lo Zimbabwe ha perso più di cinquemila lavoratori del settore (infermieri, medici, altri operatori sanitari), licenziatisi per andare all’estero in cerca di condizioni migliori. Molti hanno trovato un’occupazione nel Regno Unito, dove la sanità è in difficoltà per la carenza di personale qualificato. La fuga dei camici bianchi ha messo in ginocchio lo Zimbabwe, dove il numero degli operatori sanitari è sceso a 22 per 10.000 abitanti – soglia critica, per l’Oms, sotto la quale non è possibile fornire i servizi sanitari essenziali.
La bussola punta a nord
«Secondo un’indagine dell’Oms condotta nel 2023, il numero degli operatori sanitari necessari in Africa sarà intorno ai 6 milioni, perché questo è il continente che assorbe il 25% del peso dei problemi medici del mondo», fa presente Giovanni Putoto, medico responsabile della programmazione e dell’area scientifica dell’ong Medici con l’Africa-Cuamm, che argomenta: «Il continente detiene solo il 3% del personale sanitario mondiale – spesso mal pagato o sottopagato – nonostante debba affrontare gran parte delle malattie più insidiose al mondo». Il sistema sanitario, debole e fragile, può contare su 4,5 medici (la media italiana è di circa 376) per centomila abitanti. In questa forza lavoro figurano anche medici africani che vanno negli Usa, Regno Unito ed Europa alla ricerca di migliori condizioni. «In Inghilterra lavora il 50% dei medici ghanesi. In quel Paese sono impiegati in totale centomila dottori provenienti da Paesi a basse risorse», dice Putoto fornendo dati che evidenziano l’enorme bisogno di personale sanitario che ha l’Africa, con una popolazione in crescita e i suoi problemi di salute; ma la poca forza lavoro si concentra nelle aree urbane o emigra, «anche internamente come in Sudafrica o in Kenya, entro certi limiti», precisa Putoto.
Il Cuamm punta a formare diecimila operatori sanitari tra medici, infermieri, ostetriche, tecnici e agenti comunitari in Africa, «perché la formazione è una delle strade del riscatto dell’Africa», ricorda il direttore don Dante Carraro. «Ricordo ancora con emozione il giorno in cui ho consegnato il diploma di ostetrica a dieci studentesse a Lui, in Sud Sudan. Erano felici. Avevano realizzato il loro sogno. Ciascuna di loro aveva scelto di rimanere nel proprio Paese, martoriato dalla guerra e dall’instabilità, per fare la propria parte vivendo in modo dignitoso».
Il caso Nigeria
La sfida è convincere i giovani professionisti a restare. Il sondaggio African Youth Survey 2022 della sudafricana Ichikowitz Family Foundation ha tratteggiato una situazione allarmante. La ricerca ha coinvolto 4.500 giovani tra i 18 e i 24 anni in quindici Paesi africani. A dirsi più ottimisti sul futuro del loro Paese sono stati rwandesi, ghanesi e ugandesi; i più pessimisti, i nigeriani (per il 95% degli intervistati il loro Paese va nella direzione sbagliata), seguiti da zambiani e keniani.
Le ragioni per emigrare sono legate soprattutto alle opportunità economiche e di istruzione. Un recente studio dello statunitense Pew Research Center ha rilevato che il 45% dei professionisti nigeriani progetta di emigrare nell’arco di cinque anni. La percentuale più alta al mondo. Le ragioni sono molteplici e vedono in testa l’insicurezza e la criminalità molto diffuse, e la stagnazione economica, con alti livelli di inflazione e disoccupazione. Secondo i dati dell’Home Office britannico, nel 2021 sono stati rilasciati a cittadini nigeriani quasi 16.000 visti per “lavoratori qualificati”. Molti i dottori e gli infermieri. Non è un caso: nell’ultimo anno i medici nigeriani sono scesi più volte in piazza per denunciare le disastrose condizioni di lavoro.

E chi ha bisogno di cure…
«Le cause della fuga degli operatori sanitari sono note», commenta Jarim Omogi. Il suo elenco è impietoso: «Condizioni di lavoro inadeguate, retribuzioni insufficienti, infrastrutture scadenti, scarsa valorizzazione del personale qualificato, mancanza di crescita professionale, insoddisfazione per l’ambiente sociale e politico».
Il Magis si prefigge di potenziare il sistema sanitario locale rafforzando la formazione del personale a partire proprio dalle strutture più periferiche. «Abbiamo creato un laboratorio di biologia molecolare presso il complesso universitario ospedaliero Le Bon Samaritain di N’Djamena, nostro partner locale, focalizzandoci sulla formazione nel campo della diagnostica», racconta Sabrina Atturo, aggiungendo che presto la Fondazione avvierà una scuola di specializzazione in gastroenterologia nel tentativo di colmare le lacune nel percorso di studi dei dottori. Ce n’è un gran bisogno: il Ciad è tra i primi posti – dietro solo alla Somalia, a pari merito con il Madagascar – nella non invidiabile classifica della peggiore salute pubblica del continente: solo il 28% dei suoi cittadini riceve i servizi sanitari di cui necessita. In tutto il continente non hanno adeguata assistenza circa 650 milioni di persone. Solo i Paesi del Nord Africa (Egitto, Algeria, Marocco e Tunisia) possono vantare una copertura dei servizi sanitari per almeno il 50% della popolazione, ma spesso la possibilità di farsi curare dipende poi dalle disponibilità economiche.
Perché anche qui, come ovunque in Africa, si sta imponendo il modello di ispirazione statunitense fondato sulle assicurazioni, da stipulare per poter accedere alla sanità. In Kenya non hanno accesso all’assicurazione medica 4 abitanti su 5. Scenario replicabile in tutta l’Africa subsahariana, con l’eccezione del Rwanda che vanta il 90% della copertura assicurativa sanitaria, superando anche gli Usa. La spesa sanitaria pubblica pro capite dei Paesi subsahariani è di 100 dollari l’anno (in Italia siamo a 2.500, la media europea è di circa 3.000). Anziché aumentare la spesa per la salute pubblica, in ogni Paese africano si assiste al moltiplicarsi delle cliniche private – inavvicinabili per gran parte dei cittadini – che fanno incetta dei migliori professionisti e finiscono per indebolire ulteriormente il sistema sanitario nazionale.
Questo articolo è uscito sul numero 2/2024 della rivista Africa. Clicca qui per acquistare una copia.



